
Ты думаешь, что сладкое при беременности — это просто способ поднять настроение, когда гормоны играют в оркестре без дирижера? Или, может быть, уверена, что небольшое печенье с чаем — это не проблема, ведь «я же ем за двоих»? Знакомая картина: рука сама тянется к шоколадке, потому что организм требует, а подруги и мамы твердят, что нельзя себе отказывать в удовольствиях. Но что, если за этим безобидным желанием скрывается состояние, которое может изменить всю твою беременность и даже повлиять на здоровье малыша?
Повышенный сахар во время беременности — это не просто цифры в анализах, которые врач отмечает галочкой. Это тихий сигнал тревоги, который многие пропускают мимо ушей, списывая на особенности положения. Почему одни женщины едят торты и чувствуют себя прекрасно, а у других даже кусочек арбуза вызывает скачок глюкозы? И главное — как вовремя распознать эту скрытую угрозу, пока она не переросла в нечто большее, чем просто предупреждение в медицинской карте?
Гестационный диабет: невидимый враг или просто страшилка?
Давай сразу расставим точки над i. Повышенный сахар во время беременности в медицинской среде называют гестационным сахарным диабетом (ГСД). Звучит пугающе, особенно когда слышишь слово «диабет». Но паника — худший советчик. ГСД отличается от обычного диабета тем, что возникает исключительно в период вынашивания ребенка и чаще всего исчезает после родов. Однако это не значит, что на него можно махнуть рукой.
Плацента — удивительный орган, который заботится о малыше, но именно она часто становится причиной повышения сахара. Она вырабатывает гормоны, которые блокируют действие инсулина. Организм женщины начинает работать на пределе возможностей, пытаясь обеспечить и себя, и растущего ребенка энергией. Поджелудочная железа выбрасывает инсулин в три раза активнее, чем до беременности. И если она не справляется с этой нагрузкой, сахар в крови ползет вверх.
Интересный факт: у здоровой женщины натощак уровень глюкозы обычно ниже, чем у небеременной. Это нормальный механизм, чтобы обеспечить малыша питанием. Но когда механизм дает сбой, начинаются проблемы. И здесь важно понимать грань между нормой и патологией.
Почему одни попадают в группу риска, а другие нет?
Существует распространенный миф: повышенный сахар во время беременности грозит только полным женщинам или тем, кто ест конфеты килограммами. На самом деле факторы риска гораздо разнообразнее и порой удивляют даже опытных врачей.

Конечно, лишний вес до беременности или чрезмерный набор килограммов во время вынашивания — один из главных провокаторов. Но далеко не единственный. Возраст старше 30 лет тоже добавляет рисков, потому что с годами чувствительность тканей к инсулину снижается. И тут природа словно проверяет нас на прочность.
Генетическая предрасположенность играет колоссальную роль. Если у твоей мамы или бабушки был диабет второго типа, или у них во время беременности наблюдались проблемы с сахаром — ты автоматически в зоне внимания. Причем это не значит, что болезнь обязательно разовьется, но контроль должен быть жестче.
Отдельная история — национальность. Исследования показывают, что у женщин азиатского, латиноамериканского или африканского происхождения риск ГСД выше. Ученые связывают это с особенностями питания и метаболизма, которые складывались веками.
Бывает и такое, что идеально стройная двадцатипятилетняя девушка, следящая за питанием, сталкивается с проблемой, а ее подруга с пышными формами благополучно вынашивает третьего ребенка без единого скачка сахара. Почему? Организм — сложная система, и иногда он преподносит сюрпризы, на которые влияет даже экология или перенесенный стресс.
Как высокий сахар бьет по малышу?
Когда мы говорим о гестационном диабете, важно помнить: страдаем не только мы, но и ребенок. Причем последствия могут быть неочевидны сразу, но проявиться через годы. Повышенный сахар во время беременности — это как игра в русскую рулетку со здоровьем будущего человека.

Глюкоза легко проникает через плаценту, а вот инсулин матери — нет. Поджелудочная железа малыша начинает работать за двоих, вырабатывая собственный инсулин в огромных количествах. Это приводит к тому, что ребенок растет быстрее нормы. Врачи называют это макросомией — крупный плод. Казалось бы, родить богатыря мечтают многие. Но на деле крупный ребенок — это риск тяжелых родов, разрывов у матери и родовых травм у малыша, таких как повреждение плечевого нерва или ключицы.
Но и это не все. После рождения, когда пуповина перерезана, поступление сахара от матери прекращается, а детский инсулин продолжает вырабатываться в прежнем объеме. Уровень глюкозы у новорожденного резко падает, возникает гипогликемия. Это состояние, опасное для мозга младенца. Поэтому детей от мам с ГСД часто наблюдают в реанимации первые часы жизни.
Дальше — больше. Исследования показывают, что дети, чьи матери имели повышенный сахар во время беременности, во взрослом возрасте имеют гораздо более высокий риск развития ожирения и диабета второго типа. Получается замкнутый круг: мать передает ребенку предрасположенность к болезни еще в утробе.
Три сигнала организма, которые нельзя игнорировать
Гестационный диабет коварен тем, что часто протекает бессимптомно. Женщина чувствует себя нормально, а анализы показывают критичные цифры. Но иногда организм все же подает знаки, которые мы привыкли списывать на «интересное положение».

Первый звоночек — неутолимая жажда. Если ты пьешь и не можешь напиться, постоянно бегаешь в туалет по-маленькому (чаще, чем обычно для беременных) — это повод проверить сахар. Обезвоживание при беременности опасно само по себе, а в сочетании с высоким сахаром может привести к плачевным последствиям.
Второй симптом — повышенный аппетит в сочетании с потерей веса. Казалось бы, ем за троих, а худею. Это тревожный признак того, что глюкоза не усваивается клетками, а уходит в кровь и затем в мочу. Организм голодает на клеточном уровне и требует добавки, хотя калорий поступает достаточно.
Третий маркер — постоянная усталость и сонливость, которую не снимает даже полноценный отдых. Конечно, беременные устают всегда, это нормально. Но если ты просыпаешься разбитой, словно не спала вовсе, и чувствуешь слабость в мышцах — проверь сахар. Возможно, твои клетки просто не получают энергию.
Анализы, которые спасают жизнь: от глюкометра до теста с нагрузкой
Стандартный анализ крови из пальца натощак — это лишь верхушка айсберга. Он показывает сахар здесь и сейчас, но может пропустить скачки после еды. Именно поэтому акушеры-гинекологи назначают глюкозотолерантный тест (ГТТ) между 24 и 28 неделями. Многие женщины его боятся и отказываются проходить, считая неприятным.
Представь: ты приходишь натощак, сдаешь кровь, потом пьешь приторно-сладкую воду с 75 граммами глюкозы, а затем сдаешь кровь через час и через два. Процедура занимает несколько часов и у некоторых вызывает тошноту. Но это золотой стандарт диагностики, который позволяет увидеть, как организм справляется с нагрузкой.

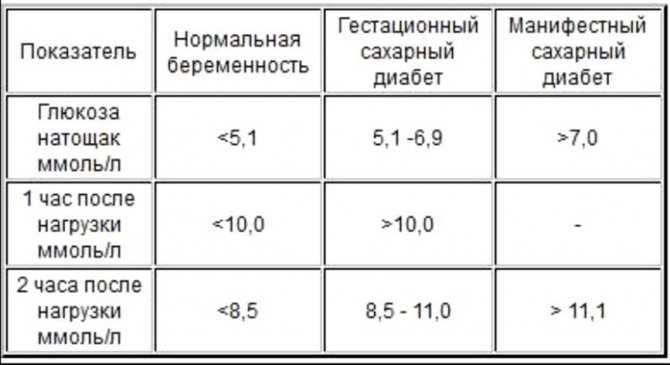
Нормы для беременных жестче, чем для обычных людей. Натощак сахар должен быть ниже 5,1 ммоль/л. Через час после нагрузки — ниже 10,0 ммоль/л. Через два часа — ниже 8,5 ммоль/л. Превышение любого из этих показателей требует вмешательства.
Важно правильно готовиться к тесту: не голодать накануне, но и не наедаться сладкого. За три дня до анализа питаться обычно, чтобы результаты были достоверными. Не стоит сдавать тест на фоне простуды или стресса — это исказит картину.
Еда как лекарство: революция в тарелке
Диагноз «повышенный сахар во время беременности» звучит как приговор к голоданию? В корне неверно. Голодать при беременности нельзя категорически. Речь идет о перестройке питания, которая, кстати, пойдет на пользу и фигуре после родов.
Главный принцип — исключить быстрые углеводы. Сахар, мед, варенье, сладкие фрукты (виноград, бананы), белый хлеб, выпечка, соки и газировка уходят в стол. Им на смену приходят сложные углеводы: цельнозерновые крупы, хлеб с отрубями, твердые сорта макарон (только не переваренные!). Овощи, особенно зеленые, должны занимать половину тарелки.
Белки становятся лучшими друзьями. Мясо, рыба, яйца, творог — они дают сытость и не повышают сахар. Но и здесь нужна мера: жирное мясо и жирный творог в больших количествах могут нагрузить поджелудочную.
Самый сложный момент для многих — завтрак. Утром чувствительность к инсулину самая низкая, поэтому даже полезная гречка может дать скачок. Выход: начинать день с белкового завтрака (омлет, творог) и только через час-полтора добавлять углеводы, если хочется.
Питаться придется дробно: 5-6 раз в день, каждые 2-3 часа. Это позволяет избегать пиков сахара. Перекусы — это не бутерброд, а горсть орехов, овощная палочка с сыром или стакан кефира.
Физическая активность: почему диван под запретом
Когда диагностирован повышенный сахар во время беременности, хочется лечь и переждать эту бурю. Но физиология говорит обратное: мышцы во время работы поглощают глюкозу без помощи инсулина. Простая прогулка после еды способна снизить сахар эффективнее, чем некоторые таблетки.
Речь не о спортивных подвигах. Ходьба в умеренном темпе по 30-40 минут в день, плавание в бассейне (если нет противопоказаний), йога для беременных, упражнения с фитболом — этого достаточно. Важно не допускать одышки и следить за самочувствием.
Есть нюанс: при угрозе прерывания или других осложнениях активность придется согласовывать с врачом. Но чаще всего доктора только рады, если женщина двигается.
Любопытный факт: упражнения с отягощением (легкие гантели или эспандер) особенно эффективны для повышения чувствительности к инсулину. Но здесь нужен инструктор, знакомый с особенностями беременных.
Когда диеты недостаточно: инсулин не приговор
Увы, в 10-15% случаев одной диетой справиться не удается. Организм продолжает выдавать высокие цифры, и врач назначает инсулин. Это пугает женщин до дрожи в коленях. В голове всплывают страшилки про иглы и зависимость.
Но давай посмотрим правде в глаза: инсулин при беременности — это не наркотик и не пожизненный приговор. Это просто помощь поджелудочной железе, которая временно не справляется. Инсулин, назначаемый беременным, не проникает через плаценту и абсолютно безопасен для ребенка. Он лишь снижает сахар в крови матери.
Уколы делаются специальными тонкими иглами — шприц-ручками. Это практически безболезненно и быстро. Дозу подбирают индивидуально, начиная с минимальной. И да, после родов в 99% случаев инсулин отменяют. Остается лишь контролировать сахар еще несколько дней, чтобы убедиться, что все пришло в норму.

Роды и послеродовой период: что меняется?
Повышенный сахар во время беременности влияет на план родов. Если ребенок крупный (больше 4-4,5 кг), врачи могут рекомендовать кесарево сечение, чтобы избежать травм. Если сахар был под контролем, а плод не гигантский, роды через естественные пути вполне возможны.
Во время схваток сахар может скакать — это нормальная реакция на стресс и боль. Врачи обычно контролируют уровень каждые 2 часа. Может потребоваться капельница с глюкозой, если показатели упадут, или, наоборот, дополнительная доза инсулина.
После рождения малыша, когда плацента (главный виновник) покидает организм, сахар у мамы стремительно падает. Инсулин отменяют сразу. Кормящим мамам важно продолжать соблюдать диету, но не ради сахара, а чтобы избежать скачков веса и сохранить здоровье. Ребенок от такой мамы должен наблюдаться у педиатра с особым вниманием к уровню сахара в первые дни жизни.
Мифы о диабете беременных: во что перестать верить
Вокруг темы повышенного сахара сложилось столько мифов, что впору писать энциклопедию заблуждений. Например, миф о том, что если есть меньше сладкого, диабет не разовьется. Увы, причина не только в пище. Это сбой в обмене веществ, который может случиться даже у убежденных сторонников здорового питания.
Другой миф: повышенный сахар во время беременности означает, что ребенок родится с диабетом. Неправда. Ребенок родится с повышенным риском, но не с самой болезнью. И от того, как мама будет кормить и воспитывать малыша в первые годы, зависит, реализуется этот риск или нет.
Третий миф: если первый раз все прошло гладко, второй раз проблем не будет. Статистика говорит, что риск рецидива ГСД при следующей беременности составляет 30-50%. Организм помнит этот сценарий.
И самый опасный миф: «подумаешь, сахар чуть выше нормы, у всех так». Нет, не у всех. Даже небольшое превышение имеет значение для плода. Цифры не врут.
Профилактика до зачатия: можно ли подготовиться?
Планирование беременности — лучший способ минимизировать риски. Если ты знаешь, что в роду были диабетики, или у тебя был лишний вес, или предыдущая беременность протекала с ГСД — подготовка должна быть серьезной.
За 3-4 месяца до зачатия имеет смысл нормализовать вес. Даже потеря 5-7% массы тела значительно повышает чувствительность к инсулину. Важно проверить углеводный обмен: сдать гликированный гемоглобин, сделать тест на толерантность к глюкозе еще до беременности.
В рацион стоит включить продукты, богатые хромом (брокколи, печень, яйца), который помогает усваивать глюкозу. И наладить режим: спать не меньше 7-8 часов. Недосып — доказанный фактор риска диабета, так как повышает уровень кортизола, а тот блокирует инсулин.










