Вы когда-нибудь ловили себя на мысли, что живот словно живет своей жизнью? Там внутри кто-то икает, кувыркается, а иногда затихает так, что хочется приложить ухо и спросить: «Ты там как?» Именно в такие моменты приходит осознание: контроль за состоянием малыша — это не просто прихоть врача, а базовая потребность. И тут на сцену выходит загадочная аббревиатура из трех букв — КТГ. Будущие мамы делятся на два лагеря: те, кто воспринимает эту процедуру как обычную формальность, и те, кто начинает паниковать, едва завидев датчики. Но давайте честно: вопрос о том, с какой недели беременности делается КТГ, до сих пор обрастает мифами даже в кабинетах опытных акушеров-гинекологов.

Одни уверены, что первое кардиотокографическое исследование нужно чуть ли не в первом триместре, другие же считают, что это пустая трата времени до самых родов. А правда, как всегда, где-то посередине и одновременно за гранью привычных представлений. Потому что КТГ — это не просто «послушаем сердечко». Это глубочайший анализ нервной системы плода, его реакций на внешние раздражители и даже, если хотите, первая в жизни оценка его характера и уровня стрессоустойчивости.
Почему нельзя сделать КТГ слишком рано? Физиология против любопытства
Многие мамы, едва почувствовав первые шевеления, горят желанием «проверить всё» немедленно. Логика простая: чем чаще контролируем, тем спокойнее. Но организм плода — это не механизм, который включается по щелчку. Формирование вегетативной нервной системы, ответственной за регуляцию сердцебиения в зависимости от движений и внешних факторов, происходит строго по графику.
Представьте, что вы пытаетесь записать сложную симфонию, когда музыканты только учатся настраивать инструменты. Примерно так выглядит кардиотокограмма на сроке до 28 недель. Проводить процедуру раньше этого срока — всё равно что гадать на кофейной гуще. Сердечно-сосудистая система плода уже работает, но рефлекторные связи между мозгом и мышцей сердца еще не достигли той степени зрелости, чтобы давать информативные результаты. Вы получите график, но интерпретировать его с точки зрения «норма или патология» будет крайне сложно даже для самого опытного неонатолога. Врачи называют этот период «периодом незрелости миокардиального рефлекса».

Именно поэтому официальная медицина четко регламентирует, с какой недели беременности делается КТГ в рамках скрининга. Отправной точкой считается 32-я неделя. К этому моменту у плода уже сформированы циклы «активность-сон», миокард начинает адекватно реагировать на сокращения матки и собственные движения, а нервная система способна демонстрировать зрелые ответные реакции на внешние стимулы. До этого срока исследование назначается только по строгим показаниям, и это всегда исключение, а не правило.
Когда исключение становится правилом: раннее КТГ
Существуют клинические ситуации, когда ждать 32 недель просто опасно. Врачи вынуждены начинать мониторинг раньше, иногда начиная с 26–28 недель. Но здесь нужно понимать важный нюанс: раннее КТГ — это не диагностический инструмент в полном смысле слова, а способ динамического наблюдения. Врач смотрит не столько на абсолютные значения, сколько на наличие или отсутствие критических сбоев.

В каких случаях отсчет начинается раньше?
-
Многоплодная беременность. Близнецы или тройня создают колоссальную нагрузку на организм матери и плаценту. Контроль за состоянием каждого из малышей может начинаться с 28 недель.
-
Резус-конфликт. Если у мамы отрицательный резус, а у папы положительный, и титры антител начинают расти, состояние плода нужно отслеживать чуть ли не ежедневно в динамике.
-
Преждевременное старение плаценты или нарушения кровотока. При задержке внутриутробного развития (ЗВУР) каждая неделя на счету.
-
Тяжелые экстрагенитальные заболевания матери. Сахарный диабет, гипертония, пороки сердца требуют тотального контроля за плодом уже с того момента, когда он теоретически жизнеспособен.
Но даже в этих случаях важно помнить: раннее КТГ часто требует повторных пересдач. Потому что получить заветные 8 баллов по шкале Фишера или нормальный вариабельный ритм на 28 неделе сложнее, чем на 34-й. И это не всегда говорит о патологии — часто это просто физиологическая незрелость.
32 недели: официальный старт или игра в рулетку?
Итак, мы подошли к ключевому моменту. Большинство акушеров-гинекологов в женских консультациях назначают первое плановое КТГ именно на сроке 32–34 недели. Но почему такой разброс? Почему одной маме говорят приходить ровно в 32, а другой спокойно отпускают до 34?
Здесь в игру вступает так называемый «индивидуальный подход», который на деле часто оказывается банальной загруженностью кабинетов или личными предпочтениями врача. Но если отбросить организационные моменты, то с точки зрения физиологии, с какой недели беременности делается КТГ в идеальном мире? — С 32-й. Именно на этом сроке у плода устанавливается четкий режим «бодрствование-сон». Длительность фаз сна у плода на 32 неделе составляет около 40–60 минут. Это означает, что даже если малыш уснул прямо во время надевания датчиков, у врача есть шанс дождаться фазы активности, не сидя при этом в кресле часами.
Но есть один важнейший нюанс, о котором часто умалчивают в консультациях. Само по себе КТГ на 32 неделе — это «точка отсчета». Оно нужно, чтобы понять, как малыш чувствует себя в комфортных условиях, когда организм матери еще не вступил в фазу активной подготовки к родам. Идеальная кардиотокограмма на этом сроке — это повод выдохнуть и расслабиться до следующего планового визита. А вот плохая — вовсе не повод для паники, а причина для более углубленного обследования (допплерометрия, УЗИ) и назначения поддерживающей терапии.
От 32 до 41: как меняется подход к исследованию
Если вы думаете, что пройдя КТГ один раз, вы закрываете этот гештальт до родов, то глубоко ошибаетесь. График исследований в третьем триместре напрямую зависит от того, как протекает беременность.
-
32–34 недели: Первое «знакомство». Оценка базального ритма, вариабельности, наличие или отсутствие децелераций (резких замедлений сердцебиения). Если всё в норме — следующий сеанс связи с малышом через 2–3 недели.
-
35–37 недели: Период активного роста и набора веса. На этом этапе КТГ может назначаться чаще, особенно если есть подозрение на обвитие пуповиной или гестоз (поздний токсикоз). Плацента начинает постепенно стареть, и важно не пропустить момент, когда ребенок начинает страдать от гипоксии.
-
38–41 неделя: «Горячая пора». На этом сроке вопрос о том, с какой недели беременности делается КТГ, трансформируется в вопрос «как часто». При перенашивании или планировании естественных родов после кесарева сечения (рубец на матве) КТГ могут делать хоть каждый день. В роддоме это вообще становится рутинной процедурой, как измерение давления.
«Ребенок спит»: проклятие кабинета КТГ
Самая частая проблема, с которой сталкиваются женщины на любом сроке — это пресловутое «малыш спит, приходите завтра». И тут начинается самое интересное. В кабинете КТГ часто царит нервозная атмосфера: очереди, ограниченное время работы аппарата, уставший персонал. И в этой суматохе женщина получает не столько медицинское исследование, сколько стресс-тест на прочность нервной системы.
Почему же так происходит? Потому что даже на 38 неделе цикл «сон-бодрствование» у плода может составлять до 90 минут. А стандартный временной интервал записи КТГ для оценки состояния — 40–60 минут. Если аппарат снимает показания 20 минут и видит «монотонный ритм» (когда ребенок спит), он выдает неудовлетворительный результат. Хотя, по сути, это просто не вовремя начатое исследование.
Как обмануть систему? Личный опыт и физиология
Зная, с какой недели беременности делается КТГ и как капризны малыши, женщины выработали целую систему подготовки к процедуре. И это не просто суеверия, а подкрепленная физиологией тактика.
-
Кормление перед выходом. Нельзя идти на КТГ голодной. Сладкое, съеденное за 20–30 минут до входа в кабинет, повышает уровень глюкозы в крови, и малыш, скорее всего, начнет активничать. Но важно не переборщить, иначе излишняя активность (гиперактивность) тоже смажет картину, заставив врача подозревать начальную гипоксию.
-
Время суток. Если у вас есть возможность выбора, записывайтесь на то время, когда ваш «внутренний житель» обычно бодрствует. Большинство малышей просыпаются после обеда или вечером, когда мама расслабляется.
-
Дыхательная гимнастика. Парадоксально, но факт: если малыш резко затих, врач может попросить женщину подышать в быстром темпе или слегка покашлять. Это вызывает кратковременное изменение кровотока и, как правило, будит плод. Это не вредно, это диагностический прием.
-
Физическая активность. Просто походите по коридору перед кабинетом. Монотонные покачивания часто успокаивают плод? Нет. Умеренная активность матери, наоборот, стимулирует выработку адреналина, который передается и ребенку, заставляя его шевелиться.

Но здесь есть и обратная сторона медали. Если врач видит, что малыш «не просыпается», несмотря на все ухищрения, это может быть сигналом о наличии патологического торможения центральной нервной системы, что при гипоксии встречается сплошь и рядом. Поэтому отказ от пересдачи — это не прихоть персонала, а попытка исключить серьезную угрозу.
Расшифровка: когда цифры важнее эмоций
Мы привыкли, что после УЗИ нам выдают заключение с цифрами и понятными параметрами. С КТГ всё сложнее. Часто на руки выдают ленту с двумя кривыми, где непонятно ничего, кроме среднего значения сердцебиения (ЧСС). Но умение читать эту ленту — базовая потребность любой осознанной мамы, которая хочет понимать, зачем вообще нужно это исследование.
Врачи оценивают КТГ по нескольким ключевым параметрам. Не вдаваясь в дебри акушерства, выделим главное:
-
Базальный ритм. Норма — от 110 до 160 ударов в минуту. Выход за эти пределы (тахикардия или брадикардия) — повод для пристального наблюдения.
-
Вариабельность. Это колебания сердечного ритма. Если на ленте зубчики похожи на пилу, с частыми изменениями высоты — это идеально. Если же линия ровная, как нитка, и отклонения минимальны — это монотонный ритм, который может говорить о «страдании» плода или просто о глубоком сне. В этом и кроется сложность диагностики.
-
Акцелерации. Это учащения сердцебиения в ответ на шевеление. Это самый главный признак того, что малыш здоров, его нервная система реагирует на движения правильно. На 20-минутном отрезке записи должно быть не менее 2–3 акцелераций.
-
Децелерации. Замедления сердцебиения. В норме их быть не должно. Если они появляются — это тревожный знак. Особенно опасны поздние децелерации, которые возникают после схватки или самопроизвольного сокращения матки.
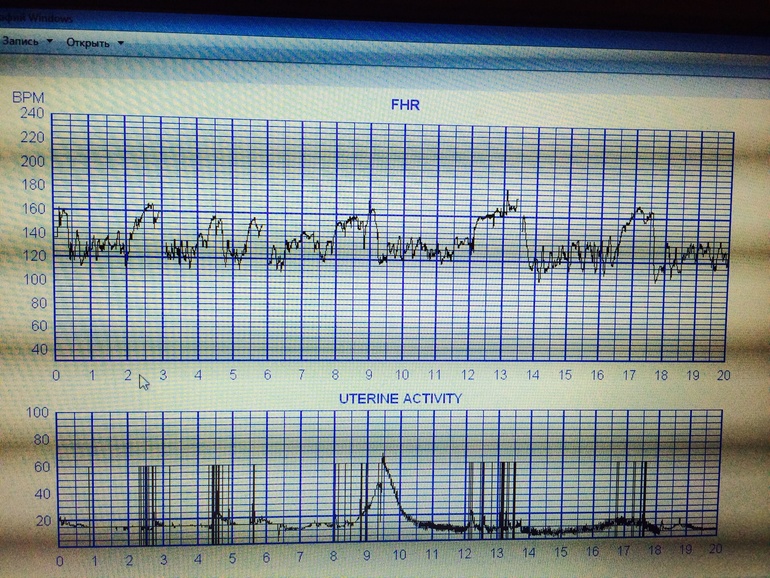
Именно поэтому вопрос о том, с какой недели беременности делается КТГ, напрямую связан с достоверностью расшифровки этих параметров. До 32 недель децелерации могут быть «зеркальными» (отражающими незрелость), а акцелерации — слабовыраженными. После 32 недель картина становится «чистой», и врач может уверенно говорить о компенсации или декомпенсации состояния плода.
КТГ и стресс: почему важно сохранять спокойствие
Есть один неочевидный момент, который редко обсуждают в женских консультациях, но который кардинально влияет на результат. КТГ — это стресс-тест для матери не меньше, чем для плода. Когда вы лежите на кушетке с датчиками, нервничаете, что опаздываете, что малыш не шевелится, что сейчас поставят плохой диагноз, ваш организм вырабатывает кортизол. Кортизол проникает через плацентарный барьер и вызывает у плода стрессовую реакцию.
В итоге получается замкнутый круг: мама нервничает из-за возможной гипоксии, а своим волнением сама провоцирует тахикардию у плода, которую врач может ошибочно принять за начальную гипоксию. Поэтому, отправляясь на процедуру, возьмите с собой книгу, наушники с любимой музыкой или попросите мужа побыть рядом. Ваше спокойствие — это важнейшее условие для получения объективного результата.
Субъективность оценки: один врач сказал «плохо», другой — «норма»
Правда жизни такова, что оценка КТГ, особенно при пограничных состояниях (6-7 баллов по шкале Фишера), крайне субъективна. Один акушер-гинеколог видит в монотонном ритме начало гипоксии и отправляет на госпитализацию. Другой, более опытный, понимает, что это фаза медленного сна плода, и просит прийти на пересдачу через пару часов.
Именно поэтому, если вам выдали заключение «сомнительное КТГ» или «начальные признаки гипоксии», не нужно бежать писать отказ от госпитализации, но и паниковать раньше времени тоже не стоит. В современном протоколе ведения беременности действует простое правило: одно плохое КТГ — не диагноз. Это повод провести функциональную пробу (например, повторить через день) или сделать допплерометрию. А вот два и более подряд неудовлетворительных результата на фоне отсутствия шевелений — это уже абсолютный маркер того, что пора действовать.

Роды и КТГ: финальный аккорд
Если вы думали, что самое сложное позади, то нет. В родах кардиотокография превращается из планового обследования в навигатор. Вопрос о том, с какой недели беременности делается КТГ, в родильном зале трансформируется в вопрос «как часто мы будем слушать сердце».
В первом периоде родов (схватки) КТГ записывается непрерывно или периодически, в зависимости от состояния женщины и плода. Если беременность была высокой группы риска (рубец, гестоз, крупный плод), то датчик не снимают практически до самого потужного периода.
Во время потуг КТГ позволяет контролировать, как малыш переносит прохождение по родовым путям. Если появляются признаки острой гипоксии (резкое падение ЧСС), акушеры могут принять решение об ускорении родовспоможения (эпизиотомия, вакуум-экстракция) или экстренном кесаревом сечении.
И вот здесь кроется еще один важный момент. Иногда женщины отказываются от КТГ в родах, считая, что датчики сковывают движения и мешают принять удобную позу. Современная медицина предлагает компромисс: существуют беспроводные датчики (телеметрическое КТГ), которые позволяют женщине ходить, сидеть в позе на корточках или принимать душ, не теряя при этом контроля за состоянием малыша.
Мифы, которые мешают спокойно выносить ребенка
В интернете гуляет множество страшилок про КТГ. Кто-то утверждает, что ультразвуковой датчик (а их два: один фиксирует сердцебиение, второй — тонус матки) нагревается и вредит плоду. Кто-то боится, что тугой ремень, фиксирующий датчики, провоцирует отслойку плаценты. Давайте расставим точки над «i».
Датчики КТГ работают на пассивном и активном принципе. Ультразвуковой датчик, фиксирующий сердцебиение, имеет мощность в десятки раз ниже, чем диагностический аппарат УЗИ. Вредного теплового воздействия он не оказывает. Ремень фиксируется на животе с натяжением, достаточным для того, чтобы датчик не съезжал, но никак не способным механически повредить матку или плаценту. Плацента крепится к стенке матки настолько плотно, что слабое натяжение тканевой ленты не способно вызвать ее отслойку, если только нет предлежания или гематомы — а это уже совсем другая история, которая лечится в стационаре.
Итоговая матрица: когда, зачем и как часто
Подводя итог всему вышесказанному, можно вывести четкий алгоритм действий для будущей мамы, который снимает все вопросы о том, с какой недели беременности делается КТГ и стоит ли переживать из-за переноса дат.
-
До 28 недель. Если нет тяжелых осложнений (многоплодие, тяжелый сахарный диабет, активный резус-конфликт), КТГ не информативно. Не требуйте его «для успокоения» — это только добавит вам поводов для волнений при расшифровке «незрелых» результатов.
-
28–32 недели. «Золотая середина» для женщин из группы риска. Если вас направляют на КТГ в этот период, воспринимайте это как привилегию — за вами наблюдают более пристально. Но будьте готовы к тому, что результат может быть «пограничным» даже при полном порядке вещей.
-
32–34 недели. Старт планового скрининга. Первое КТГ, которое будет считаться «базовым» для вашей беременности. Постарайтесь прийти в хорошем настроении, накормленной и отдохнувшей.
-
35–37 недель. Если беременность протекает хорошо, достаточно одного КТГ в этот период. Если есть отеки, повышенное давление или проблемы с прибавкой веса — возможно, придется сдавать каждые 7–10 дней.
-
38–41 неделя. Режим повышенной готовности. КТГ может назначаться каждые 3–5 дней, а иногда и ежедневно (в стационаре или перинатальном центре). Это нормально. Это не значит, что вы «больная», это значит, что медицина перестраховывается, чтобы исключить постнатальную гипоксию (кислородное голодание после перенашивания).








